Vegetatiivinen tila paljastettuna: Tieteellisten, eettisten ja inhimillisten tarinoiden tutkiminen lääketieteellisen arvoituksen takana. Opi, mitä todella tapahtuu, kun tietoisuus on vaakalaudalla.
- Vegetatiivisen tilan määrittäminen: kliiniset kriteerit ja diagnoosi
- Historialliset näkökulmat ja käsitteen kehittyminen
- Neurologiset mekanismit: mitä aivoissa tapahtuu?
- Vegetatiivisen tilan erottaminen vähäisesti tietoisesta tilasta
- Diagnostiset työkalut: kuvantaminen, EEG ja nousevat teknologiat
- Prognosoiminen ja toipuminen: tuloksiin vaikuttavat tekijät
- Eettiset dilemmas ja oikeudelliset huomioitavat seikat
- Perhesuhteet ja hoitajien haasteet
- Äskettäinen tutkimus ja tulevat suuntaukset
- Tapaustutkimukset: oppitunteja merkittävistä potilaista
- Lähteet & Viitteet
Vegetatiivisen tilan määrittäminen: kliiniset kriteerit ja diagnoosi
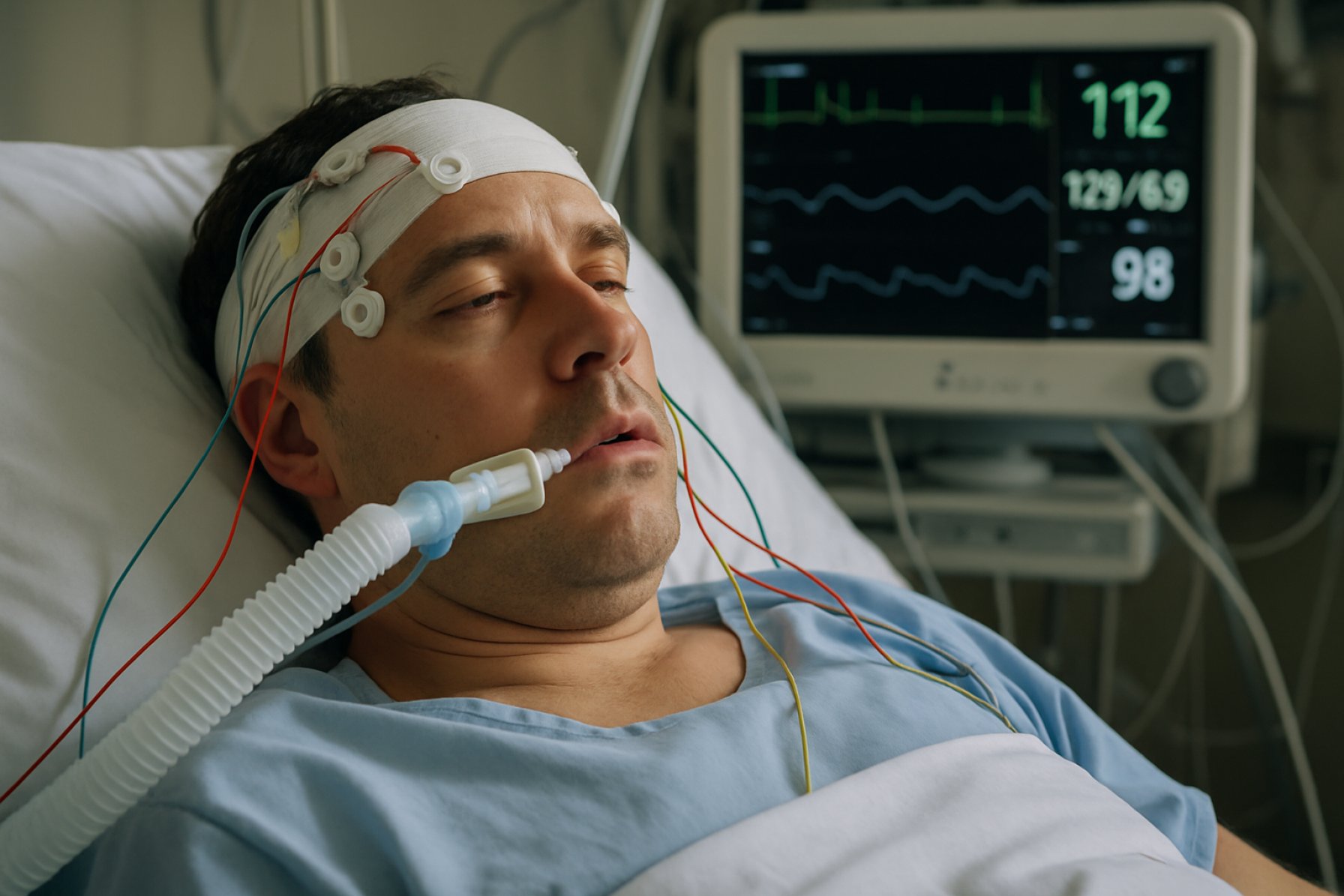
Vegetatiivinen tila (VS) on monimutkainen neurologinen tila, joka tunnetaan hereillä olemisena ilman tietoisuutta. Vegetatiivisessa tilassa olevat potilaat näyttävät silmät avautuvan ja sulkeutuvan, saattavat osoittaa univaiheita ja voivat reagoida ärsykkeisiin refleksimäisesti, mutta heiltä puuttuu kaikki todisteet tietoisuudestaan itsestään tai ympäristöstään. Vegetatiivisen tilan kliininen määritelmä ja diagnostiset kriteerit on määritelty erottamaan se muista tietoisuushäiriöistä, kuten koomasta ja vähäisesti tietoisesta tilasta.
AAN:n mukaan vegetatiivinen tila diagnosoidaan, kun potilas osoittaa seuraavia ominaisuuksia: ei mitään merkkejä itsenäisestä tai ympäristötietoisuudesta, ei tarkoituksellisia reaktioita ulkoisiin ärsykkeisiin, ei kielten ymmärrystä tai ilmaisua, säilyneet uni-valvontajaksot ja säilyneet autonomiset toiminnot, kuten hengitys ja verenkierto. Tärkeää on, että potilaat voivat osoittaa spontaania liikettä, refleksimäistä vetäytymistä tuskallisista ärsykkeistä ja jopa ei-tarkoituksellisia ääntelyjä, mutta näitä toimintoja ei pidetä todisteena tietoisuudesta.
Vegetatiivisen tilan diagnoosi perustuu pääasiassa kliinisiin tutkimuksiin, jotka perustuvat toistuviin ja perusteellisiin neurologisiin arvioihin. Kansallinen neurologisten häiriöiden ja aivohalvausten instituutti (NINDS), johtava auktoriteetti neurologisessa tutkimuksessa, korostaa häiriöitä häiritsevien tekijöiden, kuten sedatiivien, aineenvaihdunnan häiriöiden tai vakavien systeemisten sairauksien, sulkemisen tärkeyttä, jotka voivat jäljitellä vegetatiivista tilaa. Neurokuvantamistekniikoita, kuten MRI ja CT-skannaus, käytetään usein arvioimaan aivovamman laajuutta, kun taas elektrofyysisiä tutkimuksia (esim. EEG) voidaan käyttää muiden tilojen sulkemiseksi, mutta ne eivät ole diagnoosille lopullisia.
Vegetatiivisen tilan kesto on myös kliinisesti merkittävä. Kun tila jatkuu yli kuukauden, sitä kutsutaan ”persistoivaksi vegetatiiviseksi tilaksi.” Jos se jatkuu pidempiä aikoja (esim. yli kolme kuukautta ei-traumaattisen aivovamman jälkeen tai yli kaksitoista kuukautta traumaattisen aivovamman jälkeen), se voidaan luokitella ”pysyväksi vegetatiiviseksi tilaksi”, mikä osoittaa erittäin alhaista toipumisen mahdollisuutta. Nämä määritelmät saavat tukea AAN:n ja NHS:n konsensuslausunnoista, jotka tarjoavat ohjeita kliinikoille tietoisuushäiriöiden arvioimisessa ja hoidossa.
Tarkka diagnoosi on ratkaisevan tärkeä, sillä väärä diagnoosi voi johtaa syviin eettisiin, lääketieteellisiin ja oikeudellisiin seurauksiin. Siksi standardoituja arviointityökaluja ja toistuvia arviointeja suositellaan diagnoosin luotettavuuden varmistamiseksi ja sopivan hoidon ja päätöksenteon ohjaamiseksi vegetatiivisessa tilassa oleville potilaille.
Historialliset näkökulmat ja käsitteen kehittyminen
Vegetatiivisen tilan käsite on kehittynyt merkittävästi sen alkuperäisestä tunnistamisesta lääketieteellisessä kirjallisuudessa. Varhaiset kuvastukset potilaista, jotka ovat selvinneet vakavista aivovammoista mutta ovat jääneet reagoimattomiksi, juontavat juurensa 1800-luvulle, vaikka näitä tapauksia usein väärinymmärrettiin ja luokiteltiin väärin. Nykyinen ymmärrys alkoi hahmottua 1900-luvulla, kun neurologian ja tehohoidon edistyminen mahdollisti tarkemman havainnoinnin ja pitkäaikaisen tajuttomuuden dokumentoinnin.
Käänteentekevä hetki tapahtui vuonna 1972, kun neurologit Bryan Jennett ja Fred Plum esittelivät virallisesti termin ”vegetatiivinen tila” kuvaamaan potilaita, jotka vakavan aivovamman jälkeen osoittivat hereillä olemista ilman tietoisuutta. Heidän keskeinen työnsä erotti tämän tilan koomasta ja muista tietoisuushäiriöistä korostaen uni-valvontajaksia ja autonomisia toimintoja, huolimatta tarkoituksellisen käyttäytymisen tai tietoisuuden puuttumisesta. Tämä ero oli ratkaisevan tärkeä kliiniselle käytännölle, ennusteelle ja eettiselle päätöksenteolle.
1900-luvun lopulla lääketieteellinen yhteisö tarkensi vegetatiivisen tilan diagnostisia kriteerejä. Vuonna 1994 AAN, neurologian johtava auktoriteetti, julkaisi ohjeita, jotka selvensivät kliinisiä piirteitä ja suosittelivat standardoituja arviointiprotokollia. Nämä ohjeet auttoivat erottamaan vegetatiivisen tilan liittyvistä tiloista, kuten vähäisesti tietoisesta tilasta ja lukko-syndroomasta, joilla on erilaisia ennusteita ja hoitotarpeita.
Itse terminologia on ollut keskustelun kohteena. Jotkut kliinikot ja eettiset asiantuntijat ovat kritisoineet ”vegetatiivinen” -termia mahdollisesti epäinhimillistävänä, mikä on johtanut vaihtoehtojen, kuten ”reagoimattoman herätystilan syndrooman”, ehdottamiseen. Huolimatta tästä alkuperäinen nimitys on yhä laajasti käytössä kliinisissä ja oikeudellisissa konteksteissa, johtuen sen vakiintuneesta asemasta lääketieteellisessä kirjallisuudessa ja politiikassa.
Käsitteen kehittämiseen ovat myös vaikuttaneet neurokuvantamisen ja neurofysiologian edistysaskeleet. Tekniikat, kuten funktionaalinen MRI ja PET-skannaus, ovat paljastaneet, että jotkut vegetatiiviseksi diagnosoidut potilaat saattavat säilyttää piileviä tietoisuuden merkkejä, mikä on johtanut jatkuvaan diagnostiikan rajojen ja eettisten kysymysten arvioimiseen. Organisaatiot kuten NIH ovat tukeneet tutkimusta näissä teknologiassa, ja näin edelleen tarkennetaan ymmärrystämme tietoisuushäiriöistä.
Yhteenvetona voidaan todeta, että vegetatiivisen tilan historiallinen kehityssuunta heijastaa lisääntynyttä hienostuneisuutta neurologisessa arvioinnissa, sitoutumista tarkkaan terminologiaan ja jatkuvaa keskustelua diagnoosin ja hoidon eettisistä vaikutuksista. Tämä kehitys korostaa jatkuvan tutkimuksen ja ohjeiden kehittämisen tärkeyttä auktoriteetteina, kuten AAN ja NIH.
Neurologiset mekanismit: mitä aivoissa tapahtuu?
Vegetatiivinen tila on monimutkainen neurologinen tila, joka tunnetaan hereillä olemisena ilman tietoisuutta. Tässä tilassa olevat potilaat näyttävät silmät avautuvan ja sulkeutuvan, heillä on univaiheita ja he voivat osoittaa refleksimäistä liikettä, mutta heiltä puuttuu kaikki todisteet tietoisesta havainnosta tai tarkoituksellisesta käyttäytymisestä. Taustalla olevat neurologiset mekanismit sisältävät laajamittaisen häiriön aivojen integraatioväylissä, erityisesti niissä, jotka ovat vastuussa tietoisuudesta ja korkeista kognitiivisista toiminnoista.
Vegetatiivisen tilan ytimessä on aivokuoren vakava toimintahäiriö—aivojen ulkokerros, joka vastaa ajatuksesta, havainnosta ja tahdonalaisesta liikkeestä. Useimmissa tapauksissa aivokuori kärsii suuresta vauriosta, joka johtuu traumaattisista aivovammasta, hapen puutteesta (anoksiasta) tai muista vahingoista. Huolimatta tästä aivorunko, joka hallitsee tärkeimpiä elintoimintoja, kuten hengitystä, sydämen sykettä ja univaiheita, pysyy usein suhteellisen ehjänä. Tämä aivorungon aktiivisuuden säilyminen selittää, miksi potilaat voivat vaikuttaa hereillä ja ylläpitää autonomisia toimintoja jopa tajunnan puuttuessa.
Neurokuvantamistutkimukset, mukaan lukien funktionaalinen MRI ja PET-skannaukset, ovat paljastaneet, että vegetatiivisessa tilassa on merkittävä vähennys aineenvaihduntatoiminnassa ja yhteyksissä aivokuoressa, erityisesti niillä alueilla, jotka liittyvät tietoisuuteen, kuten talamuksessa ja frontoparietaalisessa verkostossa. Talamus toimii kriittisenä uudelleenlähetyspisteenä, joka kanavoi aistihavaintoja aivokuorelle. Talamus-kortikaalisten yhteyksien vaurio tai katkos häiritsee aistivenälähteiden integraatiota ja tietoisuuden kokemuksen syntymistä. Tämä kommunikaation häiriö on vegetatiivisen tilan keskeinen piirre.
Elektroenkefalografia (EEG) osoittaa edelleen vegetatiivisen tilan neurologisia taustoja. Näiden potilaiden EEG-kuviot osoittavat tyypillisesti hidasta, matala-amplitudista aktiivisuutta, mikä heijastaa järjestäytyneen kortikaalisen toiminnan häilymistä. Kuitenkin joissakin tutkimuksissa on havaittu harvinaisia jäänteitä aivojen aktiivisuudesta vasteena ulkoisiin ärsykkeisiin, mikä viittaa siihen, että pieni osa potilaista voi ylläpitää vähäistä, piilevää tietoisuutta, jota ei ilmennä kliinisessä tutkimuksessa.
Ero vegetatiivisen tilan ja siihen liittyvien tilojen, kuten vähäisesti tietoisesti tilan, välillä riippuu näistä hienovaraisista eroista aivojen aktiivisuudessa ja yhteyksissä. Käynnissä oleva tutkimus pyrkii tarkentamaan diagnostisia kriteerejä ja kehittämään edistyneitä neurokuvantamis- ja elektrofyysisiä työkaluja tietoisuuden arvioimiseksi vakavasti aivovammautuneilla potilailla. Johtavat organisaatiot, kuten NIH ja WHO, tukevat tutkimusta ja tarjoavat ohjeita tietoisuushäiriöiden, mukaan lukien vegetatiivisen tilan, diagnosoinnissa ja hoidossa.
Vegetatiivisen tilan erottaminen vähäisesti tietoisesta tilasta
Eroosion tekeminen vegetatiivisen tilan (VS) ja vähäisesti tietoisena tilan (MCS) välillä on tärkeä osa neurorehabilitaatiota ja potilaiden hoitoa, sillä näillä tiloilla on erilaiset ennusteet ja hoitostrategiat. Molemmat tilat luokitellaan tietoisuushäiriöiksi, jotka yleensä johtuvat vakavasta aivovammasta, mutta ne eroavat perustavanlaatuisesti potilaan osoittaman tietoisuuden ja reagoinnin tason ja johdonmukaisuuden osalta.
Vegetatiivinen tila on luonteenomaista hereillä olemiselle ilman tietoisuutta. VS:ssä olevat potilaat voivat avata silmänsä, osoittaa univaiheita ja osoittaa refleksimäisiä reaktioita (kuten vetäytymistä tuskallista ärsykettä kohtaan tai hämmästymistä), mutta he eivät näytä mitään todisteita tarkoituksellisesta käyttäytymisestä tai tietoisesta vuorovaikutuksesta ympäristönsä kanssa. Kestävien, toistettavien tai tahdonalaisien käyttäytymisvastausten puuttuminen visuaalisiin, ääni-, kosketus- tai tuskallisiin ärsykkeisiin on merkittävää. Tärkeää on, että vaikka perusautonomiset toiminnot (kuten hengitys ja verenkierto) säilyvät, korkeammat kortikaaliset toiminnot ovat vaikeasti häiriintyneitä tai puuttuvat kokonaan. VS:n diagnoosi on kliininen ja edellyttää huolellista, toistuvaa arviointia tajunnan hienovaraisien merkkien sulkemiseksi pois.
Sen sijaan vähäisesti tietoinen tila määritellään vähäisten mutta selvien käyttäytymistodisteiden läsnäololla itsensä tai ympäristönsä tietoisuudesta. MCS:ssä olevat potilaat saattavat epäjohdonmukaisesti noudattaa yksinkertaisia käskyjä, viitata tai puhua kyllä/ei -vastauksia (riippumatta tarkkuudesta) tai osoittaa tarkoituksellisia käyttäytymisiä, kuten esineiden tavoittamista tai visuaalista seurantaa. Nämä vastaukset, vaikka ne ovatkin usein epäjohdonmukaisia, ovat toistettavissa ja erottavat MCS:n VS:stä. Ero on kriittinen, sillä MCS:ssä olevilla potilailla on parempi ennuste toipumiselle ja he saattavat hyötyä erilaisista terapeuttisista toimenpiteistä.
Eroaminen VS:n ja MCS:n välillä on haastavaa ja vaatii standardoituja arviointityökaluja, kuten Coma Recovery Scale-Revised (CRS-R), jota suositellaan johtavien neurologisten organisaatioiden toimesta. Väärä diagnoosi ei ole epätavallista, mikä korostaa toistuvien, moniammatillisten arviointien tarvetta. Edistyneet neurokuvantamis- ja elektrofyysikaaliset tekniikat ovat yhä enemmän käytössä piilevän tietoisuuden havaitsemiseksi, mutta kliininen havainto on edelleen kultainen standardi.
AAN ja Kansallinen neurologisten häiriöiden ja aivohalvausten instituutti antavat ohjeita ja resursseja tietoisuushäiriöiden arvioimiseen ja hoitoon, mukaan lukien VS ja MCS. Nämä organisaatiot korostavat tarkasti diagnoosin tärkeyttä ennusteelle, eettiselle päätöksenteolle ja perheeneuvonnalle.
Diagnostiset työkalut: kuvantaminen, EEG ja nousevat teknologiat
Tarkka diagnoosi vegetatiivisesta tilasta (VS), joka tunnetaan myös nimellä reagoimaton herätystilasyndrooma, on kriittinen potilaiden hoidossa ja ennusteessa. Perinteiset kliiniset arvioinnit ovat tärkeitä, mutta ne voivat olla rajoittuneita potilaan reaktioiden hienovaraisuudesta ja väärän diagnoosin riskistä. Tämän vuoksi edistyneet diagnostiset työkalut ovat tulleet yhä tärkeämmiksi VS:n erottamisessa muista liittyvistä tietoisuushäiriöistä, kuten vähäisesti tietoisesta tilasta.
Neurokuvantamistekniikat näyttelevät keskeistä roolia potilaiden arvioinnissa, joilla epäillään olevan VS. Rakenteellinen kuvantaminen, kuten magneettikuvaus (MRI) ja tietokonetomografia (CT), käytetään rutiininomaisesti tunnistamaan aivovammoja, surkastuneisuutta tai muita anatomisia poikkeavuuksia, jotka voivat olla häiriön taustalla. Kuitenkin nämä menetelmät tarjoavat ensisijaisesti tietoa aivojen rakenteesta, ei toiminnasta. Toiminnallinen kuvantaminen, erityisesti positroniemissiotomografia (PET) ja funktionaalinen MRI (fMRI), on mahdollistanut kliinikoiden ja tutkijoiden arvioida aivojen toimintaa vasteena ulkoisiin ärsykkeisiin tai levossa. Esimerkiksi fMRI voi havaita jäänteisiä kognitiivisia prosesseja mittaamalla verenvirtauksen muutoksia, jotka liittyvät hermoston aktiivisuuteen, vaikka näkyvää käyttäytymistä ei olisikaan. PET-skannaukset, erityisesti fluordeoksiglukoosin (FDG) käyttö, voivat paljastaa aivometabolian kuvioita, jotka auttavat erottamaan VS:n muista tietoisuuden häiriöistä.
Elektroenkefalografia (EEG) on toinen kulmakivi VS:n arvioimisessa. EEG rekisteröi aivojen sähköistä toimintaa ja pystyy havaitsemaan poikkeavuuksia hermo-oksiaatioissa ja yhteyksissä. Edistyneet EEG-analyysit, kuten tapahtumaperäiset potentiaalit (ERP), voivat tunnistaa piilevän tietoisuuden mittaamalla aivojen vasteita erityisiin aistimuksiin tai kognitiivisiin tehtäviin. Nämä tekniikat ovat erityisen arvokkaita, koska ne ovat ei-invasiivisia, laajasti saatavilla ja voidaan suorittaa vuoteen ääressä, mikä tekee niistä sopivia toistuviin arviointeihin ajan säästämiseksi.
Nousevat teknologiat parantavat edelleen diagnostista tarkkuutta. Tekniikat, kuten transkraniaalinen magneettistimulaatio (TMS) yhdistettynä EEG:hen, mahdollistavat aivoverkkojen yhteyksien ja reaktiivisuuden arvioinnin, tarjoten näkemyksiä toipumisen mahdollisuudesta. Koneoppimisalgoritmeja kehitetään analysoimaan monimutkaisia neurokuvantamis- ja elektrofyysisiä tietoja, mikä voi parantaa VS-diagnosoinnin herkkyyttä ja spesifisyyttä. Lisäksi tutkimus biomarkkereista—molekulaarisista tai fysiologisista indikaattoreista aivojen toiminnalle—voi tarjota uusia mahdollisuuksia objektiiviseen arviointiin tulevaisuudessa.
Näiden edistyneiden diagnostisten työkalujen integroimista tukevat ja ohjaavat johtavat organisaatiot, kuten NIH ja WHO, jotka edistävät tutkimusta, standardointia ja parhaita käytäntöjä tietoisuushäiriöiden alalla. Jatkuva yhteistyö kliinikoiden, neurotieteen asiantuntijoiden ja sääntelyelinten välillä on ratkaisevan tärkeää, jotta varmistetaan näiden teknologioiden validoiminen ja tehokas käyttöönotto kliinisessä käytännössä.
Prognosoiminen ja toipuminen: tuloksiin vaikuttavat tekijät
Prognosi ja toipumismahdollisuudet vegetatiivista tilaa (VS) sairastavilla potilailla riippuvat monimutkaisista tekijöiden vuorovaikutuksista, joihin kuuluu häiriön taustasyyt, tilan kesto, potilaan ikä ja tiettyjen neurologisten reaktioiden esiintyminen. Vegetatiivinen tila on luonteenomaista hereillä olemiselle ilman tietoisuutta, jossa potilaat saattavat avata silmänsä ja osoittaa univaiheita, mutta puuttuu tietoinen vuorovaikutus ympäristön kanssa.
Yksi merkittävimmistä lopputulokseen vaikuttavista tekijöistä on vegetatiivisen tilan etiologia. Traumaattiset aivovammat (TBI) tarjoavat yleensä suotuisamman ennusteen kuin ei-traumaattiset syyt, kuten anoksinen-iskeeminen vamma (esim. sydämen pysähdyksen jälkeen). Kansallisen neurologisten häiriöiden ja aivohalvausten instituutin (NINDS) mukaan TBI:tä sairastavilla potilailla on suurempi mahdollisuus saada takaisin jonkinlainen tietoisuus, erityisesti jos parannusta tapahtuu ensimmäisten kuukausien aikana vamman jälkeen.
Vegetatiivisen tilan kesto on myös kriittinen ennustetekijä. Mitä pidempään potilas on vegetatiivisessa tilassa, sitä vähäisemmät ovat merkittävän toipumisen mahdollisuudet. ”Persistoiva vegetatiivinen tila” -termiä käytetään, kun tila kestää yli kuukauden, kun taas ”pysyvä vegetatiivinen tila” määritellään yleensä kestäväksi yli kolmen kuukauden ei-traumaattisten vammojen ja yli kaksitoista kuukautta traumaattisten vammojen jälkeen. Nämä ajanjaksot jälkeen toipumisen todennäköisyys heikkenee huomattavasti, kuten AAN on esittänyt.
Ikä vaikuttaa myös toipumismahdollisuuksiin. Nuoremmat potilaat, erityisesti lapset ja nuoret, näyttävät yleisesti ottaen saavuttavan paremmat tulokset kuin vanhemmat aikuiset, todennäköisesti johtuen suuremmasta neuroplastisuudesta ja yleisestä terveydentilan kestävyydestä. Kuitenkin, jopa nuoremmissa väestöissä, pitkään kestäneet vegetatiiviset tilat liittyvät heikkoihin pitkäaikaisennusteisiin.
Neurologiset arvioinnit, jotka liittyvät tarkoituksellisten liikkeiden, ärsykkeisiin vastaamisen ja neurokuvantamisen löydösten esiintymiseen, voivat tarjota lisätietoa ennusteesta. Edistyneet kuvantamistekniikat, kuten funktionaalinen MRI ja PET-skannaukset, saattavat paljastaa piilevän tietoisuuden tai jäänteisen aivojen aktiivisuuden, jota ei ilmennä vuoteen ääressä olevissa tutkimuksissa, mikä voi vaikuttaa päätöksentekoon jatkuvasta hoidosta ja kuntoutuksesta.
Huolimatta lääketieteen ja diagnostisten työkalujen edistymisestä, vegetatiivisessa tilassa olevien potilaiden kokonaiseen ennusteeseen liittyvä tilanne on arvelluttava. Monialaiset tiimit, joihin kuuluu neurologeja, kuntoutusasiantuntijoita ja eettisiä asiantuntijoita, osallistuvat usein jatkuvaan arviointiin ja päätöksentekoon. Organisaatioiden, kuten WHO ja kansallisten neurologisten yhdistysten, ohjeet ja suositukset auttavat tarjoamaan parhaita käytäntöjä ennusteisiin, hoitoon ja perheenneuvontaan näissä haastavissa tapauksissa.
Eettiset dilemmas ja oikeudelliset huomioitavat seikat
Vegetatiivinen tila (VS) tuo mukanaan syviä eettisiä dilemmoja ja oikeudellisia huomioita, erityisesti potilaiden autonomiaan, elämän loppuun liittyviin päätöksiin ja lääketieteellisten resurssien jakamiseen liittyen. Vegetatiivisessa tilassa olevat yksilöt osoittavat hereillä olemista ilman tietoisuutta, jolloin heiltä puuttuu kaikki todisteet tietoiseen vuorovaikutukseen ympäristönsä kanssa. Tämä ainutlaatuinen kliininen tila herättää monimutkaisia kysymyksiä ihmisarvosta, elämän laadusta ja potilaiden oikeuksista, jotka eivät voi ilmaista omia toiveitaan.
Yksi keskeisistä eettisistä haasteista on määrittää sopivan hoidon kulku pysyvässä tai pysyvässä vegetatiivisessa tilassa oleville potilaille. Päätökset elämää ylläpitävien hoitojen, kuten keinotekoisen ravitsemuksen ja nesteytyksen jatkamisesta tai lopettamisesta, usein joutuvat perheenjäsenten tai laillisten huoltajien tehtäviksi. Nämä päätökset ohjaavat hyvyysperiaatteen (potilaan parhaan edun mukaisesti), vahingoittamattomuuden (vahinkoa vältettävä) ja autonomian kunnioituksen periaatteet. Kuitenkin VS-potilaiden kyvyttömyys kommunikoida vaikeuttaa heidän mieltymystensä ja arvojensa arvioimista.
Ennakko-ohjeet ja elävästi muodotut testamenteilla on laillisia instrumentteja, jotka voivat auttaa selventämään potilaan toiveita lääketieteellisten toimenpiteiden osalta, jos he tulevat kyvyttömiksi. Tällöin myös korvaavien päättäjien ja terveydenhuollon tuottajien on turvauduttava korvattuun arvioon tai parhaisiin etuohjeisiin. Tämä prosessi voi johtaa erimielisyyksiin perheenjäsenten, kliinikoiden ja joskus myös tuomioistuinten välillä. Suuret oikeudelliset tapausten, kuten Terri Schiavo Yhdysvalloissa, ovat tuoneet esiin näiden tilanteiden yhdistelemät sosiaaliset ja oikeudelliset haasteet.
Laillisesti potilaiden tila ja oikeudet vegetatiivisessa tilassa käsitellään eri tavoin eri lainkäyttöalueilla. Monissa maissa within potilaiden elämää ylläpitävän hoidon keskeyttäminen on sallittua tietyissä olosuhteissa, kunhan eettiset ja menettelylliset suojatoimet otetaan huomioon. Esimerkiksi Yhdysvalloissa korkeimmassa oikeudessa on vahvistettu oikeus kieltäytyä lääkkeellisestä hoidosta, mukaan lukien kyvyttömien potilaiden, osana perustuslaillista oikeutta yksityisyyteen ja ruumiin eheyyteen (Yhdysvaltain korkeimman oikeuden). Yhdistyneessä kuningaskunnassa kliinisesti avustetun ravitsemuksen ja nesteytyksen lopettaminen pysyvässä vegetatiivisessa tilassa olevilta potilailta vaatii oikeuden hyväksynnän varmistamaan, että päätös on potilaan parhaaksi (Kansallinen terveyspalvelu).
Eettiset kehykset ja oikeudelliset ennakkotapaukset kehittyvät jatkuvasti lääketieteen ymmärryksen kasvaessa tietoisuushäiriöistä. Organisaatiot, kuten WHO ja kansalliset lääkärijärjestöt, tarjoavat ohjeita vegetatiivisessa tilassa olevien potilaiden hoidosta, korostaen moniammatillisen arvioinnin, potilaan arvon kunnioittamisen ja läpinäkyvien päätöksentekoprosessien tärkeyttä. Lopulta vegetatiivisesta tilasta kärsivien potilaiden hoitaminen on herkkä leikkaus lääketieteen, etiikan, lain ja yhteiskunnallisten arvojen välissä.
Perhesuhteet ja hoitajien haasteet
Vegetatiivisessa tilassa olevien yksilöiden perheillä ja hoitajilla on syviä emotionaalisia, eettisiä ja käytännön haasteita. Vegetatiivinen tila, jolle on ominaista hereillä oleminen ilman tietoisuutta, seuraa usein vakavaa aivovammaa ja voi kestää viikkoja, kuukausia tai jopa vuosia. Perheille diagnoosin alkuperäinen shokki on usein yhdistetty epävarmuuteen ennusteesta ja toipumisen mahdollisuudesta. Tämä epävarmuus voi johtaa jatkuvaan emotionaaliseen stressiin, kun rakkaat kamppailevat toivon, surun ja potilaan tilan epämääräisyyden kanssa.
Hoitajat, usein perheenjäseniä, ovat pakotettuina vaativiin rooleihin, jotka vaativat jatkuvaa valppautta ja tukea. Päivittäinen hoito sisältää ravinnon hallinnan ruokintaputkien kautta, hygienian ylläpidon, makuuhaavojen ehkäisyn ja infektioiden tai muiden komplikaatioiden valvonnan. Nämä vastuutehtävät voivat olla fyysisesti uuvuttavia ja emotionaalisesti tyhjentäviä, erityisesti kun vegetatiivisen tilan kesto pitenee. Hoivataakkaa lisäävät monimutkaiset lääketieteelliset päätöksentekot, usein terveydenhuollon ammattilaisten kanssa, hoitovaihtoehdoista, kuten elvytyksestä, keinotekoista ruokintaa ja elämää ylläpitävien hoitojen käytöstä.
Taloudellinen rasite on toinen merkittävä haaste. Pitkäaikainen hoito vegetatiivisessa tilassa oleville yksilöille on kallista, usein vaativat erikoislaitteita, kotitalousmuutoksia ja ammatillista hoitajatukea. Monet perheet kamppailevat vakuutuksen kattuvuuden, valtion tukiohjelmien ja pitkäaikaishoitolaitosten saatavuuden kanssa. Joissakin maissa organisaatiot, kuten Kansallinen terveyspalvelu Ison-Britannian ja Taudinkontrollikeskus Yhdysvalloissa tarjoavat resursseja ja ohjeita, mutta pääsy ja tuki voivat vaihdella voimakkaasti.
Eettisiä dilemmoja esiintyy usein, erityisesti elämän loppuun liittyvissä päätöksissä. Perheet saattavat kohdata vaikeita valintoja siitä, jatketaanko elämää ylläpitäviä hoitoja vai harkitaanko lopettamista, usein ohjattuna ennakko-ohjeilla tai potilaan oletetut toiveet. Nämä päätökset ovat entisestään monimutkaisia, kun perheenjäsenten mielipiteet eroavat, kulttuuriset tai uskonnolliset uskomukset eroavat, ja lainsäädännölliset kehykset kehittyvät. Monilla lainkäyttöalueilla on saatavilla oikeudellista ohjeistusta ja tukea terveysviranomaisten ja eettisten komiteoiden kautta, kuten Maailman terveysjärjestön koordinoimissa.
Tukiverkostot, kuten neuvontapalvelut, hoitajien tukiryhmät ja puolustavälineorganisaatiot, näyttelevät tärkeää roolia perheiden selviytymisen tukemisessa. Nämä resurssit tarjoavat emotionaalista tukea, käytännön neuvoja ja mahdollisuuksia yhdistää toisiin samanlaisten haasteiden kanssa kamppaileviin. Huolimatta näistä tuista, rakkaan hoitaminen vegetatiivisessa tilassa on yhä syvä ja usein eristävä matka, joka korostaa jatkuvan tutkimuksen, politiikkakehityksen ja myötätuntoisen hoidon tarpeen.
Äskettäinen tutkimus ja tulevat suuntaukset
Äskettäinen tutkimus vegetatiivisestä tilasta (VS)—tila, joka tunnetaan hereillä olemisena ilman tietoisuutta—on edistynyt merkittävästi viime vuosikymmenen aikana, johtuen neurokuvantamis- ja neurofysiologian sekä kliinisten arviointityökalujen parantamisesta. Perinteisesti diagnoosi perustui käyttäytymisen havainnointiin, mutta tutkimukset ovat osoittaneet, että jopa 40% potilaista voidaan diagnosoida väärin hienovaraisista tai epäjohdonmukaisista tietoisuuden merkeistä. Tämä on johtanut objektiivisten diagnostisten menetelmien kehittämiseen, kuten toiminnalliseen magneettikuvaukseen (fMRI) ja elektroenkefalografiaan (EEG), jotka voivat havaita piilevää tietoisuutta mittaamalla aivojen vasteita tiettyihin ärsykkeisiin tai käskyihin.
Yksi vaikutusvaltaisimmista löydöksistä viime vuosina on ollut osoitus siitä, että jotkut vegetatiivisiksi diagnosoidut potilaat voivat osoittaa aivojen aktiivisuuskuvioita, jotka ovat verrattavissa terveiden henkilöiden ajatellessa suorittavansa tehtäviä, kuten tenniksen pelaamista tai kotinsa navigoimista. Nämä havainnot, joita ovat tutkimusryhmät kehittäneet Euroopassa ja Pohjois-Amerikassa, ovat johtaneet käsitteeseen ”kognitiivinen moottorierottelu,” jossa potilaat ovat tietoisia, mutta eivät pysty tuottamaan tahdonalaisia liikkeitä. Tämä on merkittäviä vaikutuksia ennusteelle, hoidolle ja eettiselle päätöksenteolle.
Käynnissä oleva tutkimus tutkii myös terapeuttisten interventioiden potentiaalia. Lääkehoidot, kuten amantadinin käyttö, ovat osoittaneet kohtuullisia parannuksia joidenkin potilaiden kohdalla, kun taas hermostimulaatiotekniikoita—mukaan lukien transkraniaalinen suora sähköstimulaatio (tDCS) ja syväaivostimulaatio (DBS)—tutkitaan niiden kyvyistä parantaa herättämistä ja tietoisuutta. Varhaisvaiheen kliiniset kokeet ovat käynnissä, mutta vahvoja todisteita tehokkuudesta on edelleen rajallisesti, ja lisää laaja-alaisia tutkimuksia tarvitaan.
Tulevaisuudessa edistyneiden neurokuvantamisen, koneoppimisen ja personoituja lääketieteen integraatio tuo toiveita diagnostiikan parantamiseksi ja toimenpiteiden räätälöimiseksi. Kansainväliset yhteistyöt, kuten NIH ja EMA:n koordinoimat, tukevat monikeskustutkimuksia arviointiprotokollien standardoimiseksi ja tietoisesti biomarkereiden validoimiseksi. Lisäksi organisaatiot, kuten Euroopan neurologisten seurojen liitto ja AAN, päivittävät kliinisiä ohjeita heijastamaan näitä edistysaskeleita.
Tulevat suuntaukset keskittyvät todennäköisesti diagnostisten kriteerien tarkentamiseen, luotettavien ennustetyökalujen kehittämiseen ja tehokkaiden hoitojen tunnistamiseen. Eettiset kysymykset, jotka liittyvät potilaan autonomiaan ja elämän laatuun, tulevat edelleen keskiöön, kun ala siirtyy kohti hienovaraisempaa ymmärrystä ja vegetatiivisen tilan hallintaa.
Tapaustutkimukset: oppitunteja merkittävistä potilaista
Tapaustutkimukset vegetatiivisessa tilassa olevista potilaista ovat olleet keskeisiä lääketieteellisten, eettisten ja oikeudellisten näkökulmien kehittämisessä tietoisuushäiriöistä. Nämä tapaukset korostavat usein diagnoosin, ennusteen ja päätöksenteon monimutkaisuutta, ja ne ovat vaikuttaneet kansallisiin politiikkoihin ja kliinisiin ohjeisiin ympäri maailmaa.
Yksi vaikuttavimmista tapauksista on Karen Ann Quinlanin tilanne, nuori nainen, joka siirtyi pysyvään vegetatiiviseen tilaan vuonna 1975 hengityselinsairauden jälkeen. Hänen vanhempiensa pyyntö elävää ylläpitävän hoidon lopettamiseksi johti virstanpylväitä kohti oikeustapausta Yhdysvalloissa. New Jerseyn korkeimmassa oikeudessa lopulta päätettiin Quinlanin perheen hyväksi, vahvistaen oikeuden kieltäytyä erikoislääkkeellisistä toimenpiteistä tiedottomilta potilailta. Tämä tapaus loi ennakkotapauksen elämän loppuun liittyville päätöksille ja korosti ennakko-ohjeiden ja korvaavien päättäjien merkitystä (NIH).
Toinen laajasti keskusteltu tapaus on Terri Schiavon tapaus, joka kärsi sydämen vajaatoiminnasta vuonna 1990 ja diagnosoitiin sen jälkeen pysyvään vegetatiiviseen tilaan. Pitkäaikainen oikeudellinen kiista hänen miehensä ja vanhempiensa välillä keinotekoisen ravitsemuksen ja nesteytyksen lopettamisesta herätti kansainvälistä huomiota. Tämä tapaus korosti tietoisuuden arvioinnin haasteita, perhesuhteiden roolia ja selkeän lainsäädännön tarpeellisuutta elämäntäydentäville hoidoille. Se herätti myös lainsäädännöllistä toimintaa ja julkista keskustelua kyvyttömien potilaiden oikeuksista (American Medical Association).
Yhdistyneessä kuningaskunnassa Tony Blandin tapaus, 1989 Hillsborough-trauman uhri, oli ensimmäinen englantilaisessa oikeudessa, joka salli elämää ylläpitävien hoitojen lopettamisen pysyvässä vegetatiivisessa tilassa olevilta potilailta. Lordien huoneen päätös vuonna 1993 vahvisti, että tällainen lopettaminen oli laillista, kun jatkohoitoa pidettiin turhana ja potilaan parhaan edun mukaisena. Tämä tapaus on sittemmin vaikuttanut kliiniseen käytäntöön ja oikeudellisiin standardeihin Isossa-Britanniassa ja muilla lainkäyttöalueilla (Kansallinen terveyspalvelu).
Nämä ja muut merkittävät tapaukset ovat korostaneet tarkkojen diagnoosien, moniammatillisen arvioinnin ja eettisten pohdintojen merkitystä vegetatiivisessa tilassa olevien potilaiden hoidossa. Ne ovat myös johtaneet ohjeiden ja politiikkojen kehittämiseen johtavilta organisaatioilta, kuten American Medical Association ja Kansallinen terveyspalvelu, tukeakseen kliinikoita ja perheitä, jotka kohtaavat näitä haastavia tilanteita.
Lähteet & Viitteet
- American Academy of Neurology
- National Health Service
- National Institutes of Health
- National Institutes of Health
- World Health Organization
- World Health Organization
- Supreme Court of the United States
- Centers for Disease Control and Prevention
- European Medicines Agency