Estado Vegetativo Revelado: Explorando la Ciencia, la Ética y las Historias Humanas Detrás de un Enigma Médico. Descubre Qué Sucede Realmente Cuando la Conciencia Está en Juego.
- Definiendo el Estado Vegetativo: Criterios Clínicos y Diagnóstico
- Perspectivas Históricas y Evolución del Concepto
- Mecanismos Neurológicos: ¿Qué Sucede en el Cerebro?
- Distinguiendo el Estado Vegetativo del Estado Minimante Consciente
- Herramientas de Diagnóstico: Imagenología, EEG y Tecnologías Emergentes
- Prognosis y Recuperación: Factores que Influyen en los Resultados
- Dilemas Éticos y Consideraciones Legales
- Perspectivas de la Familia y Desafíos para los Cuidadores
- Investigación Reciente y Direcciones Futuras
- Estudios de Caso: Lecciones de Pacientes Notables
- Fuentes y Referencias
Definiendo el Estado Vegetativo: Criterios Clínicos y Diagnóstico
El estado vegetativo (EV) es una condición neurológica compleja caracterizada por la vigilia sin conciencia. Los pacientes en estado vegetativo exhiben ciclos de apertura y cierre de ojos, pueden tener patrones de sueño-vigilia, y pueden mostrar respuestas reflejas a estímulos, pero carecen de cualquier evidencia de conciencia de sí mismos o de su entorno. La definición clínica y los criterios diagnósticos para el estado vegetativo han sido establecidos para distinguirlo de otros trastornos de la conciencia, como el coma y el estado mínimamente consciente.
Según la Academia Americana de Neurología, se diagnostica un estado vegetativo cuando un paciente demuestra las siguientes características: ninguna evidencia de conciencia de sí mismo o del entorno, ninguna respuesta intencional a estímulos externos, ninguna comprensión o expresión del lenguaje, ciclos de sueño-vigilia preservados, y funciones autónomas preservadas como la respiración y la circulación. Es importante destacar que los pacientes pueden exhibir movimientos espontáneos, retirada refleja de estímulos nocivos e incluso vocalizaciones no intencionadas, pero estas acciones no se consideran evidencia de conciencia.
El diagnóstico del estado vegetativo es principalmente clínico, basado en exámenes neurológicos repetidos y exhaustivos. El Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares (NINDS), una autoridad líder en investigación neurológica, enfatiza la importancia de excluir factores confusos como sedación, trastornos metabólicos o enfermedades sistémicas severas que podrían imitar el estado vegetativo. Las técnicas de neuroimagen, como la resonancia magnética (IRM) y las tomografías computarizadas (CT), se utilizan a menudo para evaluar la extensión de la lesión cerebral, mientras que los estudios electrofisiológicos (p. ej., EEG) pueden ayudar a descartar otras condiciones pero no son definitivos para el diagnóstico.
La duración del estado vegetativo también es clínicamente significativa. Cuando la condición persiste por más de un mes, se denomina «estado vegetativo persistente». Si continúa durante períodos más largos (p. ej., más de tres meses después de una lesión cerebral no traumática o más de doce meses después de una lesión cerebral traumática), puede clasificarse como «estado vegetativo permanente», indicando una muy baja probabilidad de recuperación. Estas definiciones están respaldadas por declaraciones de consenso de organizaciones como la Academia Americana de Neurología y el Servicio Nacional de Salud (NHS), que proporcionan pautas para los clínicos en la evaluación y manejo de pacientes con trastornos de la conciencia.
Un diagnóstico preciso es crucial, ya que un diagnóstico erróneo puede tener profundas implicaciones éticas, médicas y legales. Por lo tanto, se recomiendan herramientas de evaluación estandarizadas y evaluaciones repetidas para garantizar la fiabilidad del diagnóstico y guiar la atención y la toma de decisiones adecuadas para los pacientes en estado vegetativo.
Perspectivas Históricas y Evolución del Concepto
El concepto de estado vegetativo ha evolucionado significativamente desde su reconocimiento inicial en la literatura médica. Las primeras descripciones de pacientes que sobrevivieron a lesiones cerebrales severas pero permanecieron no responsivos datan del siglo XIX, aunque estos casos a menudo fueron malinterpretados y malclasificados. La comprensión moderna comenzó a tomar forma en el siglo XX, ya que los avances en neurología y cuidados críticos permitieron una observación y documentación más precisas de la inconsciencia prolongada.
Un momento crucial ocurrió en 1972, cuando los neurólogos Bryan Jennett y Fred Plum introdujeron formalmente el término «estado vegetativo» para describir a los pacientes que, tras una lesión cerebral severa, exhibieron vigilia sin conciencia. Su trabajo seminal distinguió esta condición del coma y otros trastornos de la conciencia, enfatizando la presencia de ciclos de sueño-vigilia y funciones autoinmunes a pesar de la ausencia de conducta intencional o conciencia. Esta distinción fue crucial para la práctica clínica, el pronóstico y la toma de decisiones éticas.
A lo largo del final del siglo XX, la comunidad médica refinó los criterios diagnósticos para el estado vegetativo. En 1994, la Academia Americana de Neurología (AAN), una autoridad líder en neurología, publicó pautas que aclaran las características clínicas y recomiendan protocolos de evaluación estandarizados. Estas pautas ayudaron a diferenciar el estado vegetativo de condiciones relacionadas como el estado mínimamente consciente y el síndrome de enclaustramiento, que tienen pronósticos y requisitos de atención diferentes.
La terminología en sí ha sido objeto de debate. Algunos clínicos y éticos han criticado el término «vegetativo» como potencialmente deshumanizante, llevando a la propuesta de alternativas como «síndrome de vigilia no responsiva». A pesar de esto, la nomenclatura original sigue siendo ampliamente utilizada en contextos clínicos y legales, en gran medida debido a su presencia establecida en la literatura médica y las políticas.
La evolución del concepto también ha sido moldeada por avances en neuroimagen y neurofisiología. Técnicas como la IRM funcional y las tomografías por emisión de positrones (PET) han revelado que algunos pacientes diagnosticados como vegetativos pueden retener signos encubiertos de conciencia, lo que provoca una reevaluación continua de los límites diagnósticos y las consideraciones éticas. Organizaciones como los Institutos Nacionales de Salud (NIH) han apoyado la investigación en estas tecnologías, refinando aún más nuestra comprensión de los trastornos de la conciencia.
En resumen, la trayectoria histórica del estado vegetativo refleja una creciente sofisticación en la evaluación neurológica, un compromiso con la terminología precisa y un diálogo continuo sobre las implicaciones éticas del diagnóstico y la atención. Esta evolución subraya la importancia de la investigación continua y el desarrollo de pautas por parte de organismos autorizados como la Academia Americana de Neurología y los Institutos Nacionales de Salud.
Mecanismos Neurológicos: ¿Qué Sucede en el Cerebro?
Un estado vegetativo es una condición neurológica compleja caracterizada por la vigilia sin conciencia. Los pacientes en este estado exhiben ciclos de apertura y cierre de ojos, patrones de sueño-vigilia, y pueden mostrar movimientos reflejos, pero carecen de cualquier evidencia de percepción consciente o comportamiento intencional. Los mecanismos neurológicos subyacentes implican una amplia interrupción de las redes integrativas cerebrales, particularmente aquellas responsables de la conciencia y funciones cognitivas superiores.
En el núcleo del estado vegetativo hay una disfunción severa de la corteza cerebral, la capa externa del cerebro responsable del pensamiento, la percepción y el movimiento voluntario. En la mayoría de los casos, la corteza sufre daños extensos debido a lesiones cerebrales traumáticas, privación de oxígeno (anoxia) u otras lesiones. A pesar de esto, el tronco encefálico, que controla funciones vitales básicas como la respiración, la frecuencia cardíaca y los ciclos de sueño-vigilia, a menudo permanece relativamente intacto. Esta preservación de la actividad del tronco encefálico explica por qué los pacientes pueden parecer despiertos y mantener funciones autónomas incluso en ausencia de conciencia.
Los estudios de neuroimagen, incluidas la IRM funcional y las PET, han revelado que en el estado vegetativo hay una notable reducción en la actividad metabólica y conectividad dentro de la corteza, especialmente en regiones asociadas con la conciencia, como el tálamo y la red frontoparietal. El tálamo actúa como una estación de relevo crítica, canalizando información sensorial a la corteza. El daño o desconexión de las vías tálamo-corticales interrumpe la integración de la entrada sensorial y la emergencia de la experiencia consciente. Esta ruptura en la comunicación es una de las características del estado vegetativo.
La electroencefalografía (EEG) demuestra aún más las bases neurológicas del estado vegetativo. Los patrones de EEG en estos pacientes típicamente muestran actividad lenta y de baja amplitud, reflejando la pérdida de función cortical organizada. Sin embargo, algunos estudios han identificado rarezas de actividad cerebral residual en respuesta a estímulos externos, sugiriendo que un pequeño subconjunto de pacientes puede retener conciencia encubierta mínima que no es evidente a través de la evaluación clínica.
La distinción entre estado vegetativo y condiciones relacionadas, como el estado mínimamente consciente, se basa en estas sutiles diferencias en la actividad cerebral y conectividad. La investigación en curso tiene como objetivo refinar los criterios diagnósticos y desarrollar herramientas de neuroimagen y electrofisiológicas avanzadas para evaluar mejor la conciencia en pacientes con lesiones cerebrales severas. Organizaciones líderes como los Institutos Nacionales de Salud y la Organización Mundial de la Salud apoyan la investigación y proporcionan pautas para el diagnóstico y manejo de trastornos de la conciencia, incluido el estado vegetativo.
Distinguiendo el Estado Vegetativo del Estado Minimante Consciente
Distinguir entre el estado vegetativo (EV) y el estado mínimamente consciente (EMC) es un aspecto crítico de la neurorehabilitación y la atención al paciente, ya que estas condiciones tienen diferentes pronósticos y estrategias de manejo. Ambos estados se clasifican como trastornos de la conciencia, generalmente resultado de lesiones cerebrales severas, pero difieren fundamentalmente en el nivel y la consistencia de la conciencia y la responsividad exhibida por el paciente.
Un estado vegetativo se caracteriza por la vigilia sin conciencia. Los pacientes en EV pueden abrir los ojos, exhibir ciclos de sueño-vigilia y mostrar respuestas reflejas (como la retirada del dolor o los reflejos de sobresalto), pero no muestran evidencia de comportamiento intencional o interacción consciente con su entorno. Hay una ausencia de respuestas conductuales sostenidas, reproducibles o voluntarias a estímulos visuales, auditivos, táctiles o nocivos. Es importante mencionar que, aunque las funciones autónomas básicas (como la respiración y la circulación) están preservadas, las funciones corticales superiores están severamente comprometidas o ausentes. El diagnóstico de EV es clínico y requiere una evaluación cuidadosa y repetida para descartar signos sutiles de conciencia.
En contraste, el estado mínimamente consciente se define por la presencia de evidencia conductual mínima pero definida de conciencia de sí mismo o del entorno. Los pacientes en EMC pueden seguir inconsistentes órdenes simples, gesticular o verbalizar respuestas de sí/no (independientemente de la precisión), o exhibir comportamientos intencionales, como alcanzar objetos o seguimiento visual. Estas respuestas, aunque a menudo inconsistentes, son reproducibles y distinguen el EMC del EV. La distinción es crucial, ya que los pacientes en EMC tienen un mejor pronóstico para la recuperación y pueden beneficiarse de diferentes intervenciones terapéuticas.
La diferenciación entre EV y EMC es desafiante y requiere herramientas de evaluación estandarizadas, como la Escala de Recuperación del Coma-Revisada (CRS-R), que es recomendada por organizaciones neurológicas líderes. No es raro que se produzcan diagnósticos erróneos, lo que enfatiza la necesidad de evaluaciones repetidas y multidisciplinarias. Las técnicas avanzadas de neuroimagen y electrofisiológicas se utilizan cada vez más para detectar conciencia encubierta, pero la observación clínica sigue siendo el estándar de oro.
La Academia Americana de Neurología y el Instituto Nacional de Trastornos Neurológicos y Accidente Cerebrovascular proporcionan pautas y recursos para la evaluación y manejo de trastornos de la conciencia, incluidos el EV y el EMC. Estas organizaciones enfatizan la importancia de un diagnóstico preciso para el pronóstico, la toma de decisiones éticas y la consejería familiar.
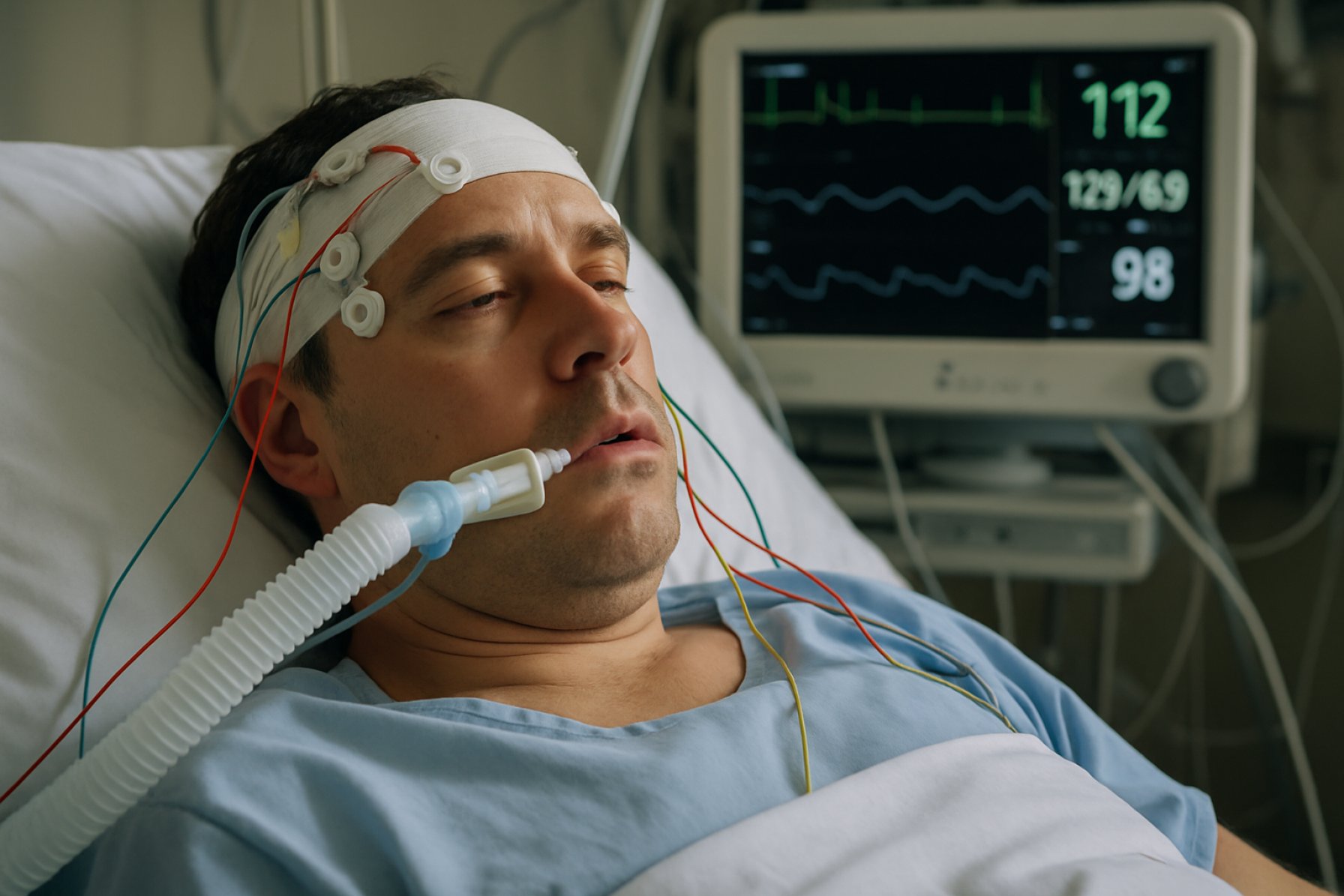
Herramientas de Diagnóstico: Imagenología, EEG y Tecnologías Emergentes
El diagnóstico preciso del estado vegetativo (EV), también conocido como síndrome de vigilia no responsiva, es crítico para la gestión y pronóstico del paciente. Las evaluaciones clínicas tradicionales, aunque esenciales, pueden estar limitadas por la sutileza de las respuestas del paciente y el riesgo de diagnóstico erróneo. Como resultado, las herramientas de diagnóstico avanzadas han adquirido una importancia cada vez mayor para distinguir el EV de trastornos relacionados de la conciencia, como el estado mínimamente consciente.
Las técnicas de neuroimagen juegan un papel central en la evaluación de pacientes con sospecha de EV. La imagenología estructural, como la resonancia magnética (IRM) y la tomografía computarizada (CT), se utiliza rutinariamente para identificar lesiones cerebrales, atrofia u otras anormalidades anatómicas que pueden subyacer al trastorno. Sin embargo, estas modalidades proporcionan principalmente información sobre la estructura cerebral en lugar de la función. La imagenología funcional, particularmente la tomografía por emisión de positrones (PET) y la IRM funcional (fMRI), ha permitido a clínicos e investigadores evaluar la actividad cerebral en respuesta a estímulos externos o durante el reposo. Por ejemplo, la IRM funcional puede detectar el procesamiento cognitivo residual al medir cambios en el flujo sanguíneo asociados con la actividad neural, incluso en ausencia de respuestas conductuales evidentes. Las PET, especialmente aquellas que utilizan fluorodeoxiglucosa (FDG), pueden revelar patrones de metabolismo cerebral que ayudan a diferenciar el EV de otros estados de conciencia alterada.
La electroencefalografía (EEG) es otro pilar en la evaluación del EV. La EEG registra la actividad eléctrica del cerebro y puede detectar anormalidades en las oscilaciones neuronales y conectividad. Los análisis avanzados de EEG, como los potenciales relacionados con eventos (PRP), pueden identificar la conciencia encubierta al medir las respuestas cerebrales a tareas sensoriales o cognitivas específicas. Estas técnicas son particularmente valiosas porque son no invasivas, están ampliamente disponibles y pueden realizarse al lado de la cama, lo que las hace adecuadas para evaluaciones repetidas a lo largo del tiempo.
Las tecnologías emergentes están mejorando aún más la precisión del diagnóstico. Técnicas como la estimulación magnética transcraneal (TMS) combinadas con EEG permiten evaluar la conectividad y reactividad de las redes neuronales, proporcionando información sobre el potencial de recuperación. Se están desarrollando algoritmos de aprendizaje automático para analizar datos complejos de neuroimagen y electrofisiológicos, potencialmente mejorando la sensibilidad y especificidad del diagnóstico del EV. Además, la investigación sobre biomarcadores—indicadores moleculares o fisiológicos de la función cerebral—puede ofrecer nuevas avenidas para la evaluación objetiva en el futuro.
La integración de estas herramientas avanzadas de diagnóstico es apoyada y guiada por organizaciones líderes como los Institutos Nacionales de Salud y la Organización Mundial de la Salud, que promueven la investigación, la estandarización y las mejores prácticas en el campo de los trastornos de la conciencia. La colaboración continua entre clínicos, neurocientíficos y organismos reguladores es esencial para garantizar que estas tecnologías sean validadas e implementadas efectivamente en la práctica clínica.
Prognosis y Recuperación: Factores que Influyen en los Resultados
El pronóstico y el potencial de recuperación en pacientes diagnosticados con estado vegetativo (EV) están influenciados por una compleja interacción de factores, incluido el causa subyacente, la duración del estado, la edad del paciente y la presencia de respuestas neurológicas específicas. Un estado vegetativo se caracteriza por vigilia sin conciencia, donde los pacientes pueden abrir los ojos y exhibir ciclos de sueño-vigilia, pero carecen de interacción consciente con su entorno.
Uno de los determinantes más significativos del resultado es la etiología del estado vegetativo. Las lesiones cerebrales traumáticas (TBI) generalmente ofrecen un pronóstico más favorable en comparación con causas no traumáticas como las lesiones anóxicas-isquémicas (p. ej., tras un paro cardíaco). Según el Instituto Nacional de Trastornos Neurológicos y Accidentes Cerebrovasculares, los pacientes con TBI tienen una mayor probabilidad de recuperar algún nivel de conciencia, especialmente si la mejora ocurre dentro de los primeros meses posteriores a la lesión.
La duración del estado vegetativo es otro factor pronóstico crítico. Cuanto más tiempo permanezca un paciente en estado vegetativo, menor será la probabilidad de una recuperación significativa. El término «estado vegetativo persistente» se utiliza cuando la condición dura más de un mes, mientras que «estado vegetativo permanente» se define típicamente como durando más de tres meses para lesiones no traumáticas y más de doce meses para lesiones traumáticas. Después de estos plazos, la probabilidad de recuperación significativa disminuye sustancialmente, tal como lo establece la Academia Americana de Neurología.
La edad también juega un papel en las perspectivas de recuperación. Los pacientes más jóvenes, particularmente niños y adolescentes, tienden a tener mejores resultados en comparación con los adultos mayores, probablemente debido a una mayor neuroplasticidad y resiliencia general de la salud. Sin embargo, incluso en poblaciones más jóvenes, los estados vegetativos prolongados están asociados con malos resultados a largo plazo.
Las evaluaciones neurológicas, incluida la presencia de movimientos intencionales, respuestas a estímulos y hallazgos de neuroimagen, pueden proporcionar información pronóstica adicional. Técnicas avanzadas de imagen, como la IRM funcional y las PET, pueden revelar conciencia encubierta o actividad cerebral residual no evidente en evaluaciones junto a la cama, que potencialmente influyen en las decisiones sobre atención continua y rehabilitación.
A pesar de los avances en la atención médica y herramientas de diagnóstico, el pronóstico general para pacientes en estado vegetativo sigue siendo reservado. Equipos multidisciplinarios, que incluyen neurólogos, especialistas en rehabilitación y éticos, a menudo participan en la evaluación continua y la toma de decisiones. Las directrices y recomendaciones de organizaciones como la Organización Mundial de la Salud y sociedades neurológicas nacionales ayudan a informar las mejores prácticas para pronóstico, atención y consejería familiar en estos casos desafiantes.
Dilemas Éticos y Consideraciones Legales
El estado vegetativo (EV) presenta profundos dilemas éticos y consideraciones legales, particularmente en relación con la autonomía del paciente, decisiones al final de la vida y la asignación de recursos médicos. Los individuos en estado vegetativo exhiben vigilia sin conciencia, careciendo de cualquier evidencia de interacción consciente con su entorno. Esta condición clínica única plantea preguntas complejas sobre la personalidad, la calidad de vida y los derechos de los pacientes que no pueden expresar sus propios deseos.
Uno de los desafíos éticos centrales implica determinar el curso de atención apropiado para los pacientes en un estado vegetativo persistente o permanente. Las decisiones sobre continuar o retirar tratamientos que sostienen la vida, como la nutrición e hidratación artificial, a menudo recaen en los familiares o tutores legales. Estas decisiones están guiadas por los principios de beneficencia (actuar en el mejor interés del paciente), no maleficencia (evitar el daño) y respeto por la autonomía. Sin embargo, la incapacidad de los pacientes en EV para comunicarse complica la evaluación de sus preferencias y valores.
Los directivos anticipados y los testamentos vitales son instrumentos legales que pueden ayudar a clarificar los deseos de un paciente con respecto a intervenciones médicas en caso de incapacidad. En ausencia de tales documentos, los decisores sustitutos y los proveedores de atención médica deben depender del juicio sustitutivo o los estándares de mejor interés. Este proceso puede llevar a desacuerdos entre los miembros de la familia, clínicos y, en ocasiones, los tribunales. Casos legales de alto perfil, como los que involucran a Terri Schiavo en los Estados Unidos, han destacado los desafíos sociales y judiciales inherentes a estas situaciones.
Desde el punto de vista legal, el estado y los derechos de los pacientes en un estado vegetativo se abordan de manera diferente en las distintas jurisdicciones. En muchos países, la retirada del tratamiento que sostiene la vida de los pacientes en EV está permitida bajo circunstancias específicas, siempre que se respeten las salvaguardias éticas y procedimentales. Por ejemplo, en los Estados Unidos, la Corte Suprema ha afirmado el derecho a rechazar tratamiento médico, incluidos los pacientes incapacitados, como parte del derecho constitucional a la privacidad y la integridad corporal (Corte Suprema de los Estados Unidos). En el Reino Unido, la retirada de nutrición e hidratación clínicas asistidas de pacientes en un estado vegetativo permanente requiere aprobación judicial para asegurar que la decisión esté en el mejor interés del paciente (Servicio Nacional de Salud).
Los marcos éticos y los precedentes legales continúan evolucionando a medida que avanza la comprensión médica de los trastornos de la conciencia. Organizaciones como la Organización Mundial de la Salud y asociaciones médicas nacionales brindan orientación sobre la atención a pacientes en estado vegetativo, enfatizando la importancia de la evaluación multidisciplinaria, el respeto por la dignidad del paciente y los procesos de toma de decisiones transparentes. En última instancia, la gestión de pacientes en estado vegetativo sigue siendo una intersección sensible entre la medicina, la ética, el derecho y los valores sociales.
Perspectivas de la Familia y Desafíos para los Cuidadores
Las familias y los cuidadores de individuos en estado vegetativo enfrentan profundos desafíos emocionales, éticos y prácticos. El estado vegetativo, caracterizado por la vigilia sin conciencia, a menudo sigue a una lesión cerebral severa y puede persistir durante semanas, meses o incluso años. Para las familias, el choque inicial del diagnóstico suele ir acompañado de incertidumbre respecto al pronóstico y el potencial de recuperación. Esta incertidumbre puede llevar a un malestar emocional continuo, mientras que los seres queridos lidian con la esperanza, el duelo y la ambigüedad de la condición del paciente.
Los cuidadores, a menudo miembros de la familia, son empujados a roles exigentes que requieren vigilancia y apoyo constantes. El cuidado diario incluye la gestión de la nutrición a través de tubos de alimentación, el mantenimiento de la higiene, la prevención de úlceras por presión y la monitorización de infecciones u otras complicaciones. Estas responsabilidades pueden ser físicamente agotadoras y emocionalmente agotadoras, especialmente a medida que se extiende la duración del estado vegetativo. La carga del cuidado se ve agravada por la necesidad de tomar decisiones médicas complejas, a menudo en consulta con profesionales de la salud, sobre intervenciones como la resucitación, la nutrición artificial y el uso de tratamientos que sostienen la vida.
La presión financiera es otro desafío significativo. La atención a largo plazo para individuos en un estado vegetativo es costosa, a menudo requiriendo equipo especializado, modificaciones en el hogar y apoyo profesional de enfermería. Muchas familias luchan por navegar la cobertura de seguros, los programas de asistencia gubernamental y la disponibilidad de instalaciones de atención a largo plazo. En algunos países, organizaciones como el Servicio Nacional de Salud en el Reino Unido y los Centros para el Control y la Prevención de Enfermedades en los Estados Unidos ofrecen recursos y orientación, pero el acceso y el apoyo pueden variar ampliamente.
Los dilemas éticos surgen con frecuencia, particularmente respecto a las decisiones al final de la vida. Las familias pueden enfrentar decisiones difíciles sobre si continuar con los tratamientos que sostienen la vida o considerar la retirada, a menudo guiadas por directivas anticipadas o los deseos presumidos del paciente. Estas decisiones se complican aún más por las opiniones divergentes entre los miembros de la familia, las creencias culturales o religiosas y los marcos legales en evolución. En muchas jurisdicciones, hay guía legal y apoyo disponibles a través de autoridades de salud y comités de ética, como los coordinados por la Organización Mundial de la Salud.
Las redes de apoyo, incluidos los servicios de consejería, grupos de apoyo para cuidadores y organizaciones de defensa, juegan un papel crucial en ayudar a las familias a afrontar la situación. Estos recursos ofrecen apoyo emocional, asesoría práctica y oportunidades para conectarse con otros que enfrentan desafíos similares. A pesar de estos apoyos, la experiencia de cuidar a un ser querido en un estado vegetativo sigue siendo un viaje profundo y a menudo aislante, lo que subraya la necesidad de continuar la investigación, el desarrollo de políticas y la atención compasiva.
Investigación Reciente y Direcciones Futuras
La investigación reciente sobre el estado vegetativo (EV)—una condición caracterizada por la vigilia sin conciencia—ha avanzado significativamente en la última década, impulsada por mejoras en neuroimagen, neurofisiología y herramientas de evaluación clínica. Tradicionalmente, el diagnóstico se basaba en observaciones conductuales, pero los estudios han demostrado que hasta el 40% de los pacientes pueden estar mal diagnosticados debido a signos sutiles o inconsistentes de conciencia. Esto ha impulsado el desarrollo de métodos de diagnóstico más objetivos, como la imagenología por resonancia magnética funcional (fMRI) y la electroencefalografía (EEG), que pueden detectar conciencia encubierta al medir las respuestas cerebrales a estímulos o comandos específicos.
Uno de los hallazgos más influyentes en los últimos años es la demostración de que algunos pacientes diagnosticados como en estado vegetativo pueden exhibir patrones de actividad cerebral similares a los individuos sanos cuando se les pide que imaginen realizar tareas, como jugar al tenis o navegar por su hogar. Estos descubrimientos, pioneros de equipos de investigación en Europa y América del Norte, han llevado al concepto de «disociación cognitivo-motora», donde los pacientes son conscientes pero incapaces de producir movimientos voluntarios. Esto tiene profundas implicaciones para el pronóstico, la atención y la toma de decisiones éticas.
La investigación en curso también está explorando el potencial para intervenciones terapéuticas. Enfoques farmacológicos, como el uso de amantadina, han mostrado mejoras modestas en algunos pacientes, mientras que técnicas de neuromodulación, incluidas la estimulación transcraneal de corriente directa (tDCS) y la estimulación cerebral profunda (DBS), están siendo investigadas por su capacidad para mejorar la alerta y la conciencia. Los ensayos clínicos en fase temprana están en curso, pero la evidencia robusta de eficacia sigue siendo limitada y se necesitan estudios a gran escala adicionales.
Mirando hacia el futuro, la integración de neuroimagen avanzada, aprendizaje automático y medicina personalizada ofrece promesas para mejorar el diagnóstico y adecuar las intervenciones. Colaboraciones internacionales, como las coordinadas por los Institutos Nacionales de Salud y la Agencia Europea de Medicamentos, están apoyando estudios multicéntricos para estandarizar protocolos de evaluación y validar biomarcadores de conciencia. Además, organizaciones como la Federación Europea de Sociedades Neurológicas y la Academia Americana de Neurología están actualizando las guías clínicas para reflejar estos avances.
Las direcciones futuras probablemente se centrarán en refinar los criterios de diagnóstico, desarrollar herramientas pronósticas confiables e identificar tratamientos efectivos. Las consideraciones éticas, incluida la autonomía del paciente y la calidad de vida, seguirán siendo centrales a medida que el campo se mueva hacia una comprensión y gestión más matizada del estado vegetativo.
Estudios de Caso: Lecciones de Pacientes Notables
Los estudios de caso de pacientes en estado vegetativo han desempeñado un papel crucial en la formación de perspectivas médicas, éticas y legales sobre los trastornos de la conciencia. Estos casos a menudo destacan las complejidades del diagnóstico, pronóstico y toma de decisiones, y han influido en la política pública y las guías clínicas en todo el mundo.
Uno de los casos más influyentes es el de Karen Ann Quinlan, una joven que entró en un estado vegetativo persistente en 1975 tras un fallo respiratorio. La solicitud de sus padres para retirar el tratamiento que sostenía su vida llevó a una batalla legal histórica en los Estados Unidos. La Corte Suprema de Nueva Jersey falló a favor de la familia Quinlan, estableciendo el derecho a rechazar intervenciones médicas extraordinarias para pacientes que carecen de conciencia. Este caso sentó un precedente para la toma de decisiones al final de la vida y subrayó la importancia de las directivas anticipadas y de los decisores sustitutos (Institutos Nacionales de Salud).
Otro caso ampliamente discutido es el de Terri Schiavo, quien sufrió un paro cardíaco en 1990 y fue diagnosticada como en estado vegetativo persistente. La prolongada disputa legal entre su esposo y sus padres sobre la retirada de la nutrición e hidratación artificial atrajo atención internacional. El caso destacó los desafíos en la evaluación de la conciencia, el papel de la dinámica familiar y la necesidad de marcos legales claros con respecto al tratamiento que sostiene la vida. También impulsó acciones legislativas y debate público sobre los derechos de los pacientes incapacitados (Asociación Médica Americana).
En el Reino Unido, el caso de Tony Bland, una víctima del desastre de Hillsborough de 1989, fue el primero en el derecho inglés en permitir la retirada de tratamientos que sostienen la vida de un paciente en un estado vegetativo persistente. La decisión de la Cámara de Lores en 1993 estableció que tal retirada era legal cuando el tratamiento continuado se consideraba fútil y no estaba en el mejor interés del paciente. Este caso ha informado desde entonces la práctica clínica y los estándares legales en el Reino Unido y otras jurisdicciones (Servicio Nacional de Salud).
Estos y otros casos notables han subrayado la importancia de un diagnóstico preciso, una evaluación multidisciplinaria y un deliberación ética en la gestión de pacientes en estado vegetativo. También han impulsado el desarrollo de guías y políticas por parte de organizaciones líderes, como la Asociación Médica Americana y Servicio Nacional de Salud, para apoyar a clínicos y familias que enfrentan estas situaciones desafiantes.
Fuentes y Referencias
- Academia Americana de Neurología
- Servicio Nacional de Salud
- Institutos Nacionales de Salud
- Institutos Nacionales de Salud
- Organización Mundial de la Salud
- Organización Mundial de la Salud
- Corte Suprema de los Estados Unidos
- Centros para el Control y la Prevención de Enfermedades
- Agencia Europea de Medicamentos